一位遭受车祸的重伤员正被抬上救护车,在医护人员对他进行紧急救治的同时,其全身的损伤数据被扫描并被传送至医院,伤者因心脏破裂危在旦夕,医生立即着手为其打印一颗心脏,当伤者到达医院被推入手术室时,心脏也刚刚打印好并被植入伤者体内……这看似只在科幻片里出现的场景将逐步变成现实。
如今,通过生物3D打印技术,人们已经“制造”出皮肤、骨头、血管、膀胱等人体组织或简单器官,那么,我们离器官打印和应用还有多远?
什么是生物3D打印?
细胞及器官打印的概念是美国Clemson大学Thomas Boland教授于2000年左右提出的,2003年Boland、Mironov等在著名国际生物杂志Trend in Biotechnology(《生物技术趋势》)上发表《器官打印:计算机辅助的、基于喷墨的3D组织工程技术》一文,第一次全面系统地阐述了“器官打印”这一革命性概念。
2004年,师从Thomas Boland正在攻读博士学位的徐弢利用改装的喷墨打印机实践了人类首次细胞打印,并以第一作者身份发表了首篇细胞打印论文。该论文一经发表,立即被美国《科学》杂志作为重大技术突破进行专题报道(Science,2004年9月24,第1895页)。同年,Thomas Boland、徐弢等三人作为发明人于2004年在美国申请了首个细胞打印专利。
不同于人们熟知的用于工业制造的3D打印技术,生物3D打印技术(学术上称生物增材制造技术)是一种融合材料学、细胞学、工程学以及3D打印等多学科和领域的新型再生医学工程技术。先通过计算机处理CAD数据模型,将三维模型分为多个二维层面,再以细胞或者生物构造块等活性材料为原材料,按照二维层面逐层累加材料,以重建人体组织和器官等生物产品。
为了实现这一技术的产业化,徐弢和同门师弟袁玉宇一起回国创办了迈普再生医学科技有限公司,专攻再生医用植入器械研发,此举填补了中国再生医学高端领域的空白。回国后,两人先后成为“千人计划”国家特聘专家,在迈普任首席科学家的徐弢同时也在清华大学任教授。
“你看到的就是我们公司即将上市的产品——赛卢,一种个性化颅骨,是用聚醚醚酮(PEEK)材料打印出来的,用于修复颅骨缺损。”迈普医学董事长袁玉宇拿着一个镶嵌了个性化颅骨的头骨模型对第一财经记者说,颅骨缺损大都因开放性颅脑损伤或火器性穿透伤所致,目前医院最常用于修补颅骨的是一种钛网。
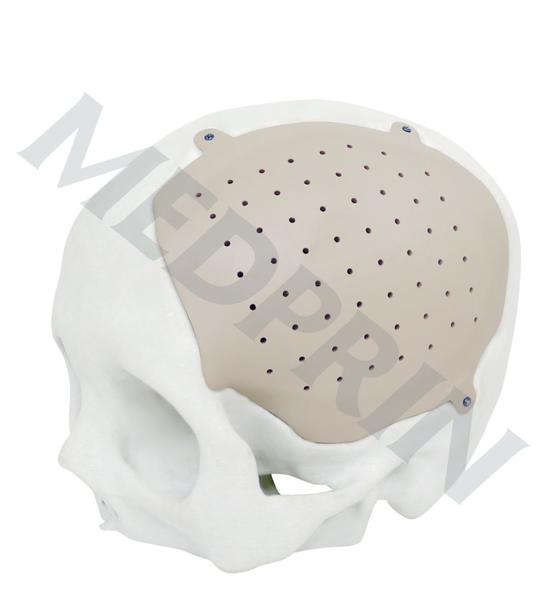
国产个性化颅骨修补片
袁玉宇告诉记者,由于钛网是一层薄薄的金属网片,会给病人带来诸多不便,包括不能过安检、撞击后容易凹入、太阳直射会导热、冬天金属冷、不可进行MRI检查、照X光会有回影、甚至有一定的几率会刺穿头皮等等。相较于钛网,聚醚醚酮(PEEK)则是近年来国外逐渐兴起的一种新合成材料,不仅具有与骨接近的弹性模量,力学性能好,较高的硬度和较高的熔点,密度低质量轻,而且生物安全性较金属植入物好,耐辐射。
由于每个病人的缺损情况不同,个性化颅骨需要定制打印。“医生先把病人相关数据传给公司,公司经过三维重建、设计好后传给医生确认,确认后再打印出产品,然后通知病人做手术。”袁玉宇说,目前市面上同类型的产品基本上被两家美国公司所垄断,且价格高昂、供货周期长,“而赛卢的上市将打破这一局面,为患者带来体验度更好的产品”。
与赛卢相比,另一种听起来更为高端的生物3D打印技术是营造一个有利于自体细胞生长的环境,促进组织的自我修复、再生,这样可以最大限度的降低排异风险。
作为中国首个进入全球高端市场的再生型植入类医疗器械产品——睿膜,它被认为是最接近自体、修复效果最理想的人工硬脑(脊)膜。尽管看上去就像一块胶布,但它内部其实有着千万个与人体自身结构相似的微孔。
据袁玉宇介绍,将它直接贴合在脑部手术患者的脑膜破损处,可迅速实现伤口缝合的效果。它以合成生物高分子材料构成网状结构,为成纤维细胞的长入提供支架,随后患者的自体细胞会主动进入支架的空隙里生长,一个月就可修补好脑组织。而且,完成使命后,这块人工脑膜会自动降解为无害的水和二氧化碳。
目前,睿膜已在全球四十多个国家和地区应用3万多例临床,效果良好,其中包括英国剑桥大学附属医院、西班牙王子医院等多个国际顶尖医疗机构,以及中国人民解放军总医院、北京协和医院等国内知名医院。
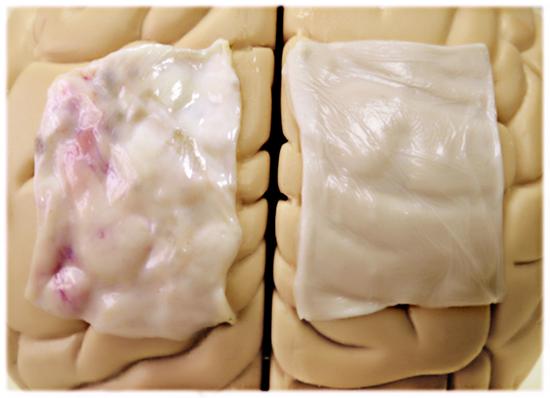
人体脑膜(左)与睿膜的对比
打印器官应用还需20年?
2015年8月《中国器官捐献指南》首次发布,称全国每年约有30万患者因器官功能衰竭等待着器官移植,但每年器官移植手术仅为1万余例。
如果器官可以打印出来,将完美解决供体短缺问题。那么,现在既然已经可以打印人体组织,是否意味着用于临床仅一步之遥?
袁玉宇说,“虽然在医疗领域,生物3D打印技术已经有了许多应用,但从人体细胞、组织到器官被‘打印’出来,还有相当长的一段路要走,而且,光‘打印’出来是没有用的,要真正应用于临床,要让器官发挥它应有的功能,则需要更长的时间。”“我认为还需要20年。”他说。
现在来想象一下生物3D打印机打印器官的过程。首先,它需要原材料,也就是人体细胞。由于每个器官都是由许多不同的细胞组成的,那么就要先提取出干细胞,并通过生物化学手段,使它们分化成不同类型的其他细胞。随后,对某个受体进行非常精确的测量,以保证打印出来的器官能与其匹配。接下来开动生物3D打印机,让细胞去到该去的地方,并用特制的“胶水”让它们粘在一起。再次,将打印成型的器官放入培养箱中,让不同种类的细胞互动起来完成有机结合并发挥生理功能。最终,被移植入人体。
而为了实现上述的过程,至少要解决以下问题:用于打印的生物3D打印机如何制造?由于干细胞具有演变成肿瘤细胞的风险,如何避免体外分化诱导技术的安全隐患?如何保证受体的数据收集精确到能够设计出完全与之相匹配的器官结构?作为细胞生长支架的特制“胶水”用什么材料合适?如何让细胞在体外仍能一直保持活性?要设计出怎样的环境才能完全模拟人体内环境?又如何对打印出来的器官进行功能训练使其符合移植标准?如何使打印出来的器官与身体的其他组织相结合?
“我们必须看到,生物3D打印技术所涉及的学科领域特别多,材料、生命科学、医学、机械、制造都有,这需要不同领域的科学家、产业的企业家的合作。”袁玉宇说,“现在的技术已经可以打印体外器官,如心脏和肾脏,但这些体外器官并不能真正的使用。所以这事儿不能操之过急,还要做许多的研究”。
生物3D打印还能做什么
除了打印人体细胞、组织和器官,生物3D打印还可以做些什么?袁玉宇给出的答案是“医学3D打印模型”。简单来说,就是基于患者病患部位的影像数据,经三维重建和设计后,利用3D打印机制造出病变部位的实物模型。
袁玉宇认为,医学3D打印模型将在临床中发挥重要作用。首先,医生可以根据打印的疾病模型,更好的评估病变部位与毗邻组织的解剖结构,设计手术入路。同时,还可以在模型上进行手术模拟,不仅提高手术的精准度,还可使手术时间大为缩短,有效减少出血量,从而更有利于患者的康复,缩短住院时间,减少患者总体住院费用。其次,直观的模型可以让患者更加清晰地理解自己的病情和医生的手术方案,使医患之间的交流更顺畅,加强彼此之间的理解。
此外,还有助于医疗教学及手术技能方面的培训。“如今,用于医学院校教学的尸体要么短缺、要么处理或储存费用相当昂贵。利用3D打印机打印出来的等比例人体模型,可以克服传统尸体模型带来的一系列不足。同时,不同材料可以打印出不同密度的人体各个部位,对于医疗培训和理解人体的解剖结构十分有益。”
不过,说起来简单,要实现模型的“精准”并非易事。打印出来的模型要想为复杂、疑难手术提供解决方案,那么前提就是模型与患者的真实情况是一致的。如何做到?袁玉宇说,这有赖于设计软件以及医院提供的影像数据。
“我们现在用的重构设计软件是经过CFDA(国家食品药品监督总局)认证的,它有一套严格的数据标准,每一个想要打印模型的临床案例我们都会要求对方按规定提供高精度的数据,否则公司会拒绝。举个例子,用于二维面上观察的普通核磁共振只需扫描几张图像,而我们的3D打印重建则需使用几百张的影像图片,从而保证了原始数据的完整性。”
而且,使用的也是特殊的3D打印机。这是因为打印出来的模型中每个组织的材质必须和人体接近,从而使得医生进行预手术时,处理起来的感觉与真正手术相接近。
目前迈普医学的此项服务已经完成了近500个临床案例,反馈良好。同时,由于成本并不高,美国和日本也都在大力推进3D打印模型在医学中的应用。
据了解,日本中央社会医疗保险协议于2016年1月20日批准将3D打印脏器模型辅助手术的医疗手段纳入医疗保险支付范围。美国的《国家制造创新网络计划年度报告》也于今年2月份明确提出关注增材制造和3D打印技术。与此同时,美国FDA相关法规已经允许3D打印模型和3D打印手术导板用于临床。
“此外,生物3D打印也将对药物开发产生深远影响。药物研究大多需要各种级别的动物实验和人体试验,而未来以3D打印的模式器官来代替试验,不仅有利于缩短临床药物研发周期,节省上亿美元研发费用,还将避免潜在的人体试验损害”,袁玉宇说。